Профилактические меры
Если вы хотите исключить вероятность появления тендинита, выполнять спортивные упражнения необходимо исключительно после разогрева сухожилий и мышц, и растяжки. В другой ситуации возникновение микротрещин и очагов воспаления является неминуемым процессом.
Также, чтобы предупредить развитие недуга, следует придерживаться следующих рекомендаций:

- Исключить монотонные движения плечом;
- Отслеживать любые сбои в работе обменной системы и нарушения гормонального фона;
- Регулярно выполнять упражнения ЛФК, если у вас уже диагностированы очаги воспаления в области плечевого сустава;
- Пройти курс лечения остеохондроза;
- Исключить вероятность переохлаждения;
- Придерживаться сбалансированного рациона питания.
Представителям профессиональной спортивной деятельности следует периодически посещать специалиста с целью прохождения необходимых обследований.
Активные системы плеча
Мышцы можно условно разделить на локальные стабилизаторы и основные двигатели (Clark & Lucett, 2010). При этом нельзя говорить, что одни только стабилизируют, а другие только производят движение, но многие мышцы можно отнести по преимущественной функции к одной из категорий. Локальные стабилизаторы состоят преимущественно из волокон типа I, односуставные имеют тенденцию к ингибированию. Основные двигатели пересекают более одного сустава, состоят из волокон типа II и склонны к увеличению жёсткости (Clark & Lucett, 2010).
В 1987 году, Владимир Янда представил разделение мышц в зависимости от филогенетического развития (эволюционной истории) (2013). Тонические мышцы связаны со сгибанием и развиваются раньше. Фазные мышцы-«разгибатели» развиваются вскоре после рождения. Вспомните ребёнка, свернувшегося в клубок, притянувшего бутылочку ко рту. Ноги и руки согнуты и прижимают бутылку. Синергия сгибателей уже имеет место, но ребёнок ещё не может разогнуть тазобедренные и коленные суставы, так как нервной системе нужно время для развития.
Так что же происходит с плечом? Когда мы испытываем боль, стресс или ведём постоянный сидячий образ жизни, мы, как правило, используем «более ранний» паттерн сгибания, что приводит со временем к мышечным дисбалансам.
Лопаточно-грудные и грудо-плечевые мышцы могут вовлекаться в подобные дисбалансы. Даже в своём размере тонические мышцы имеют несправедливое преимущество (Sahrman, 2001). Большая грудная и широчайшая мышца спины и карликовые трапециевидные, передние зубчатые и ромбовидные. Ромбовидные, которые вместе с широчайшими и поднимающими лопатку производят вращение нижнего угла лопатки к позвоночнику, часто предают своих фазных коллег (Sahrmann, 2001). Передняя зубчатая вместе с нижней и верхней частями трапециевидной мышцы, которые вращают лопатку нижним углом вверх, не могут преодолеть плохую осанку и доминирование антагонистов (Muscolino 2008; Sahrmann, 2001). Увеличенный изгиб грудного отдела позвоночника способствует дискинезии лопатки (недостаточная подвижность).
Фасциальные линии также необходимо принимать во внимание. Среди прочих функций фасция отвечает за поддержку, проприорецепцию и передачу усилия (Myers, 2001; Schleip, 2003). Фасции и прилежащие соединительные ткани образуют «пути» по всему телу, их можно нанести на карту и оценить (Myers, 2001)
Локально линии нагрузки проходят из разных областей плечевого комплекса до точек прикрепления на руке. Эти фасциальные линии могут определять размах движения плечевого пояса. Для более подробного изучения вопроса о фасциальных линиях читайте статью Деррика Прайса (Derrick Price “Whole-Body Strength Training Using Myofascial Lines”) в апрельском выпуске IDEA Fitness Journal, 2012
Фасции и прилежащие соединительные ткани образуют «пути» по всему телу, их можно нанести на карту и оценить (Myers, 2001). Локально линии нагрузки проходят из разных областей плечевого комплекса до точек прикрепления на руке. Эти фасциальные линии могут определять размах движения плечевого пояса. Для более подробного изучения вопроса о фасциальных линиях читайте статью Деррика Прайса (Derrick Price “Whole-Body Strength Training Using Myofascial Lines”) в апрельском выпуске IDEA Fitness Journal, 2012.
Многоосные движения плеча
Проверка внутренней и наружной функциональной ротации в плечевом суставе может сыграть огромную роль не только в определении дефицита подвижности, но также в выявлении болезненных областей в плечевом поясе.
Функциональная внутренняя и наружная ротация может быть описана как сочетание 3 движений плеча, плавно переходящих друг в друга в определенной последовательности и ритме этого диапазона движения.
Вот составляющие каждого из функциональных движений:
Функциональная внутренняя ротация = вращение внутрь + разгибание + приведение

Функциональная наружная ротация = вращение наружу + сгибание + отведение.
Как лечат артроз плечевого сустава
Классическая медицина предлагает традиционную схему лечения артроза, направленную на снижение симптоматики и предупреждение осложнений. В нее входят:
- нестероидные противовоспалительные препараты для снятия боли и отека тканей плюс обезболивающие;
- местные противовоспалительные мази;
- хондропротекторы, восстанавливающие структуру хряща.
Для улучшения трофики пораженного сустава медики рекомендуют начать его дозированную разработку с помощью лечебной физкультуры, а для закрепления эффекта – регулярно проходить физиотерапевтические процедуры. В разных случаях показаны лечебные ванны, сухие прогревания, магнитотерапия, грязелечение и другие манипуляции. Все это разрешено только в период ремиссии.
Лечебная физкультура при второй или третьей степени артроза должна выполняться только под наблюдением специалиста. А вот с профилактической целью, чтобы укрепить плечевой сустав, заниматься можно еще до появления тревожных симптомов. Например, по такой простой схеме:
Особенности диагностирования
Основой корректной диагностики и компетентного составления последующего плана лечения является внимательный и тщательный осмотр поврежденного участка. Изначально, лечащий специалист проводит беседу с пациентом, благодаря которой у первого появляется возможность получить информацию о возрасте повреждения, особенностях имеющихся ощущений, наличии дополнительных нехарактерных симптомов и пр.

По окончании беседы с пациентом, врач осуществляет клинический осмотр, основой которого являются специальные тесты провокационного типа. Именно благодаря таким тестам специалист получает возможность определить источник суставных проблем.
Для более информативной и точной диагностики больной проходит диагностирование посредством лучевого оборудования – рентгена, МРТ, КТ и т.д.
Рентгенограмма. На снимке, полученном посредством рентгенографического аппарата, вращательная манжета не видна. Однако, данная диагностическая методика позволяет оценить состояние других, главным образом костных тканей сустава плеча, а также выявить наличие остеофитов (патологических костных разрастаний), артроза и пр.

Какие еще рекомендации дают при артрозе плеча
Пациенту рекомендуют ограничить потребление острых и соленых продуктов, а увеличить – коллаген-содержащих: свежей зелени, мяса птицы, морепродуктов, рыбы семейства лососевых. Диета способствует более быстрому устранению боли, но отнюдь не является самостоятельным лечебным методом. Комплексный подход помогает снизить симптоматику, устранить воспаление и перевести болезнь в стадию ремиссии.
Однако традиционное лечение не влияет на первопричины дегенеративных внутрисуставных изменений. Одна из них – недостаток синовиальной жидкости, выполняющей функцию внутрисуставной смазки. На фоне ее дефицита начинается чрезмерное трение суставных тканей и их быстрое изнашивание. Устранить проблему можно путем внутрисуставных инъекций.
Лечение
Эффективней всего перечисленные проблемы решаются оперативным путём. Современное эндоскопическое оборудование позволяет выполнять такие операции малотравматично, быстро, с малым сроком пребывания в больнице, хорошим функциональным и косметическим результатом, многие из них выполнить классическим хирургическим путём с помощью разрезов просто невозможно. Лечение уколами и таблетками не устраняет проблему, просто маскирует её, и, особенно после применения гормональных инъекций, часто делает её и вовсе не решаемой.
*Изображение с сайта https://wooridulhospital.files.wordpress.com/2015/01/orthopedic-shoulder-clinic-3.jpg
*Изображение с сайта http://www.pirogov-center.ru/etc/pic4322.jpg
Вы должны обратиться к своему врачу, если у Вас болит плечо несколько дней.
Анатомия плечевого сустава
Плечевой сустав – конструкция в человеческом теле достаточно сложная. Чтобы понять, как он функционирует и в какой ситуации появляется риск травмирования, нужно, для начала, разобраться с его строением и анатомическими особенностями.
Строение сустава
Костной основой плечевого сустава являются:
- лопатка с суставной поверхностью и 2 отростками (плечевой и клювовидный);
- плечевая кость с её головкой;
- ключица.

designua — stock.adobe.com
Перечисленные костные элементы соединены между собой за счет целого ряда связок, а именно:
- коракоакромиальная связка – натянута между клювовидным отростком лопатки и плечевым отростком лопаточной кости;
- коракогумеральная – связка, натянутая между головкой плечевой кости и головкой плечевой кости;
- суставная капсула – связка, охватывающая головку плечевой кости и прикрепляющаяся по краям суставной поверхности лопатки. Она образуется за счет верхней, средней и нижней суставно-плечевых связок;
- Акромиально-ключичная связка – между ключицей и плечевым отростком лопатки. Хоть она и не имеет отношения к плечевому суставу непосредственно, однако движения плеча без сопутствующего движения в ключично-акромиальном сочленении не возможны. Речь идет об отведении руки выше 90 градусов, вращении руки, сгибании плеча выше 90 градусов.

HANK GREBE — stock.adobe.com
Мышечный компонент плечевого сустава
Внутренняя поверхность лопаточной кости выстлана подлопаточной мышцей. Она отдает свое сухожилие к головке плечевой кости. Это первая мышца, сухожилие которой образует ротаторную манжетку. Кстати, травма сухожилия плеча – довольно часто встречается в спортивной практике. Её опасность в том, что нередко лечение такого повреждения не обходится без хирургического вмешательства.

Sebastian Kaulitzki — stock.adobe.com. Подлопаточная мышца
На внешней поверхности лопатки (или по задней поверхности, если соблюдать анатомическую классификацию BNA) расположены две мышцы:
- надостная;
- подостная.
Дело в том, что эти мышцы прикрепляются непосредственно к телу кости и обоснованием для их названия является костный ориентир на теле лопаточной кости – ось лопатки. Сухожилия обеих этих мышц крепятся к головке плечевой кости, соответственно, они – номер два и три среди мышц ротаторной манжетки.
От латерального края средней трети тела лопатки к головке плечевой кости тянется четвертая мышца, образующая ротаторную манжетку плеча – малая круглая мышца. Роторная манжетка укрепляет плечевой сустав и задает правильное положение головке плечевой кости.

bilderzwerg — stock.adobe.com
Роль бицепса и дельты в работе плеча
Сухожилия головок бицепса “укрепляют” плечевой сустав по передней поверхности: длинная головка крепится к надсуставному бугорку лопатки, а короткая – к клювовидному отростку лопатки. Обе головки образуют мышечное брюшко, крепящееся широким сухожилием к бугристости лучевой кости. Таким образом, бицепс сгибает не только локтевой сустав, но и участвует в сгибании плеча.

bilderzwerg — stock.adobe.com
Длинная головка трицепса берет начало на подсуставном бугорке лопатки, участвует в укреплении плечевого сустава по задней поверхности. Все три головки, при совокупном напряжении, способствуют разгибанию плеча.

HANK GREBE — stock.adobe.com
Дельтовидная мышца покрывает сверху весь сустав, объединяя в единое целое весь пояс верхней конечности (ключицы, лопатки, плечевые кости) и непосредственно обеспечивая весь спектр движений в плечевом суставе. Такое функциональное объединение возможно за счет того, что точки крепления объединяют все означенные области. Сама мышца, функционально, может быть разделена на три «порции»:
- передняя – обеспечивает подъём руки перед собой;
- средняя – отвечает за отведение руки от тела;
- задняя – обеспечивает отведение плечевой кости назад.
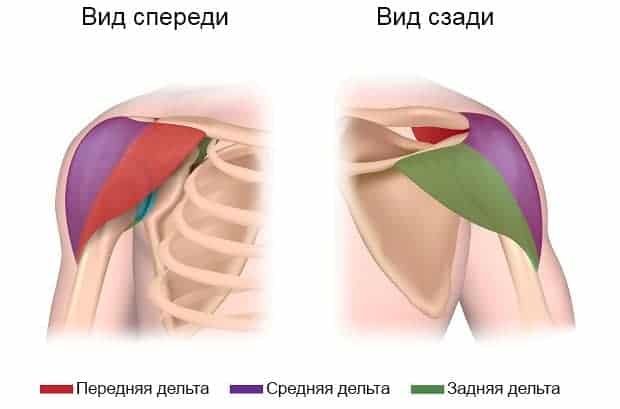
Alila Medical Media — stock.adobe.com
Ушиб плеча: что делать, если травмирован сустав или мышцы?
Несмотря на то, что плечевой сустав окружен массивным мышечным слоем, он тоже может подвергаться травмам. Но не каждая из них приводит к нарушению целостности суставных элементов. Иногда повреждение ограничивается только подкожным кровоизлиянием, при этом функции конечности полностью сохраняются.64
При истинном ушибе сустава происходит повреждение не только околосуставных тканей, но и других элементов. Чаще всего травмируется суставная сумка, при этом нарушается целостность синовиальной оболочки.64
Многие травмы плечевого сустава сопровождаются кровоизлиянием в суставную полость. Распознать такое осложнение можно по ограниченной болезненности, выраженной сглаженности контуров сустава, ограничении подвижности. Кровь обязательно нужно удалять, ведь если она долго будет находиться в полости сустава, может начаться хроническое реактивное воспаление. Это происходит из-за того, что при разрушении эритроцитов гемоглобин превращается в гемосидерин, который и является провокатором воспалительного процесса.41, 64
При ушибах достаточно часто происходит повреждение мышц, которое также сопровождается ограниченной припухлостью, болезненностью, гематомой. При тяжелых травмах рекомендуется ограничение подвижности поврежденной конечности на 2-3 дня. Использование давящей повязки при травмах мышц не оправдано.41, 64

Методы и этапы реабилитации
Все реабилитационные мероприятия разделены на две большие группы — пассивную и активную. Цель пассивного этапа заключается в подготовке тканей к полноценному, активному восстановлению, устранению болевого синдрома, подавлению очага воспаления.
К пассивным методам относятся:
- массаж;
- физиотерапия;
- мануальная терапия;
- водолечение.
Активные методы применяются для восстановления структуры мышечных волокон. В процессе реабилитации применяют:
- лечебную физкультуру;
- механотерапию.
Реабилитация после травмы плеча проходит в несколько этапов.
Иммобилизационный период реабилитации
Иммобилизационный период предусматривает ношение фиксацию сустава с помощью гипсовой лангеты или другой подходящей конструкции. Продолжительность иммобилизации зависит от характера травмы, тяжести клинической картины, выбранного метода терапии. Средний срок первого этапа примерно месяц. Если сустав фиксирован металлическими элементами, то иммобилизация продолжается не менее 6 недель. Вколоченные переломы требуют ношения гипсовой повязки до трех месяцев. Вынужденное положение в постели при скелетном вытяжении больные сохраняют месяц.
В период иммобилизации осуществляется массаж открытых областей руки. Рекомендовано шевеление пальцами, пассивная гимнастика, выполнение дыхательных упражнений.
Функциональный этап
Начинается после снятия гипсовой повязки и продолжается 21 день. Под врачебным контролем понемногу увеличиваются нагрузки на травмированную руку. На этом этапе подключают физиотерапевтические процедуры, лечебную гимнастику, сеансы массажа. По результатам контрольного рентгеновского обследования разрешается водолечение в бассейне.
В домашних условиях пациент может выполнять упражнения, которым обучает врач-реабилитолог. На данном этапе возвращаются навыки бытового самообслуживания.
Тренировочный этап
Продолжается не менее месяца. Длительность обусловливается тяжестью травмы и потенциалом организма. Все усилия пациента и реабилитолога направлены на восстановление руки до первоначального состояния. С этой целью активно разрабатывается сустав, восстанавливается тонус окружающей мускулатуры. После перерыва возобновляется курс физиотерапии, что помогает быстро вернуть подвижность.
Другие заболевания из группы Болезни костно-мышечной системы и соединительной ткани:
| Cиндром Шарпа |
| Алкаптонурия и охронотическая артропатия |
| Аллергический (эозинофильный) гранулематозный ангиит (синдром Черджа-Штрауса) |
| Артриты при хронических заболеваниях кишечника (неспецифическом язвенном колите и болезни Крона) |
| Артропатия при гемохроматозе |
| Болезнь Бехтерева (анкилозирующии спондилоартрит) |
| Болезнь Кавасаки (слизистокожножелезистыи синдром) |
| Болезнь Кашина-Бека |
| Болезнь Такаясу |
| Болезнь Уипла |
| Бруцеллезный артрит |
| Внесуставный ревматизм |
| Геморрагический васкулит |
| Геморрагический васкулит (болезнь Шенлейна – Геноха) |
| Гигантоклеточный артериит |
| Гидроксиапатитная артропатия |
| Гипертрофическая легочная остеоартропатия (болезнь Мари – Бамбергера) |
| Гонококковый артрит |
| Гранулематоз Вегенера |
| Дерматомиозит (ПМ) |
| Дерматомиозит (полимиозит) |
| Дисплазия тазобедренного сустава |
| Дисплазия тазобедренных суставов |
| Диффузный (эозинофильный) фасциит |
| Зоб |
| Иерсиниозный артрит |
| Интермиттирующий гидрартроз (перемежающаяся водянка сустава) |
| Инфекционный (пиогенный) артрит |
| Иценко – Кушинга болезнь |
| Лаймовская болезнь |
| Локтевой стилоидит |
| Межпозвонковый остеохондроз и спондилез |
| Миотендинит |
| Множественные дизостозы |
| Множественный ретикулогистиоцитоз |
| Мраморная болезнь |
| Невралгия позвоночного нерва |
| Нейроэндокринная акромегалия |
| Облитерирующий тромбангиит (болезнь Бюргера) |
| Опухоль верхушки легкого |
| Остеоартроз |
| Остеопойкилия |
| Острый инфекционный артрит |
| Палиндромный ревматизм |
| Периартрит |
| Периодическая болезнь |
| Пигментный виллезанодулярный синовит (синовит геморрагический) |
| Пирофосфатная артропатия |
| Пневмокониоз |
| Подагра |
| Пояснично-крестцовый плексит |
| Псориатический артрит |
| Реактивный артрит (артропатия) |
| Ревматизм |
| Ревматическая полимиалгия |
| Ревматоидный артрит |
| Рецидивирующий полихондрит |
| Саркоидоз |
| Синдром (болезнь) Рейтера |
| Синдром Барре – Льеу |
| Синдром Бехчета |
| Синдром Гудпасчера |
| Синдром запястного канала |
| Синдром Марфана |
| Синдром тарзального канала |
| Синдром Титце |
| Синдром Фелти |
| Синдром Шегрена |
| Синдром Элерса – Данло |
| Синовиома |
| Сирингомиелия |
| Системная красная волчанка |
| Системная красная волчанка (СКВ) |
| Системная склеродермия |
| Сифилитический артрит |
| Смешанная криоглобулинемия (криоглобулинемическая пурпура) |
| Смешанное заболевание соединительной ткани |
| Сывороточная и лекарственная болезнь |
| Тендовагинит |
| Туберкулез позвоночника |
| Туберкулезный полиартрит |
| Узелковый полиартериит |
| Фиброзит (фасцииты и апоневрозиты) |
| Хондродисплазия |
| Хондроматоз суставов |
| Шейный плексит |
Болезненная дуга плеча
Если вы большой любитель выяснять механику человеческого движения и причины ее дисфункции, то вы, скорее всего, захотите узнать, какое именно место в плечевом суставе вызывает дискомфорт каждый раз, когда вы тренируетесь.
Давайте вернемся к тестированию лопаточно-плечевого ритма и переключим наше внимание на то, что провоцирует боль. Наиболее частым местом повреждений в плечевом поясе являются гленохумеральный сустав (ГХС) и акромиоключичный сустав (AКС)
Хотя эти два сочленения работают вместе, они отвечают за разные движения в разных точках дуги при подъеме плеча
Наиболее частым местом повреждений в плечевом поясе являются гленохумеральный сустав (ГХС) и акромиоключичный сустав (AКС). Хотя эти два сочленения работают вместе, они отвечают за разные движения в разных точках дуги при подъеме плеча.

Согласно болезненной дуге плеча, если боль в плече присутствует, когда ваше плечо находится на 45-120 градусах движения, скорее всего, вся причина в ГХС. В этом случае динамические и статические тренировки с поднятыми плечами, особенно с нагрузкой, будут самым эффективным способом продолжения занятий без боли.
С другой стороны дуги, если боль в плече присутствует только в конце подъема, примерно между 170-180 градусами, той частью плечевого сустава, которая не функционирует правильно, вероятно, является АКС. Что касается AКC, освободиться от нежелательного напряжения в конце подъема можно путем уменьшения тонуса мышц и мягких тканей задней части плечевого пояса, что позволяет улучшить паттерны движения лопатки и плечевого сустава в целом.
Перевод:
Читайте на Зожнике:
Реабилитация

Восстановление ротаторной манжеты плеча после лечения может занять полгода при отсутствии осложнений. Специалисты рекомендуют как можно раньше начинать движения в плечевом суставе после хирургического вмешательства, но не переусердствовать (происходит регенерация и сращивание). В течение 3-4 недель после операции требуется ортез для фиксации плеча, а также нужно проводить физиолечение и прикладывать холод.
Разрабатывать суставную капсулу нужно медленно при помощи пассивных движений (желательно под руководством специалиста). Развивать мышцы активными движениями можно только через полтора месяца (комплекс упражнений подбирает лечащий врач).
Особенности проведения
Первые занятия ЛФК осуществляются только под присмотром врача-реабилитолога в Центре спортивной травматологии и восстановительной медицины
Крайне важно все движения выполнять корректно и осторожно. В противном случае не только невозможно достигнуть положительного результата, но и можно нанести серьезный урон суставу
Проведение лечебной гимнастики после травматического повреждения связок базируется на следующих правилах:
Проведение лечебной гимнастики после травматического повреждения связок базируется на следующих правилах:
Корректная организация и систематизация выполняемого комплекса. Регулярность тренировок. Это очень важный аспект в реабилитационной программе, без соблюдения которого хорошего результата не будет. Правильно подобранная техника. Все упражнения делаются в стоячем положении
Но если разрыв лечился путем хирургического вмешательства, либо пациент испытывает слабость от продолжительного стояния, гимнастику рекомендуется выполнять сидя
Тщательное соблюдение техники безопасности и мер предосторожности. Любое неосторожное или резкое отведение руки может привести к тому, что сустав будет вновь поврежден
Если тяжело работать самостоятельно, можно в первое время попросить кого-то из близких, чтобы они подстраховывали и помогали. Индивидуальный выбор комплекса. ЛФК разрабатывается строго в индивидуальном порядке для каждого пациента. Врач оценивает степень тяжести и особенности клинического случая, возраст пациента и многие другие факторы, оказывающие влияние на скорость восстановления суставно-связочных элементов. Исключение интенсивных нагрузок, чрезмерной активности и переутомления. Запрещено заниматься при выраженном болевом синдроме и сильном дискомфорте. Если человек начал испытывать боль во время тренировки, ее необходимо незамедлительно прекратить. В течение занятий у пациента должно быть спокойное и ровное эмоциональное состояние. Запрещено нервничать, спешить, суетиться. Интенсивность нагрузки и сложность движений увеличивается постепенно.
Пациенту следует запастить терпением. Реабилитация после такой травмы, как разорванные ткани плечевых связок, как и после вывиха плеча или ключицы (о чем можно прочитать здесь) – это длительный процесс, поэтому не стоит ожидать стремительного восстановления и спешить переходить к более сложным тренировочным комплексам.
Период, когда можно начинать занятия, зависит от характера травмы. При отсутствии осложнений первые пассивные движения можно начинать делать уже через 2 дня. Если были незначительные осложнения, к физической реабилитации приступают не ранее, чем через 4 дня.
В случае, когда разрыв был полным, пациенту потребуется наложить иммобилизующую повязку. В данной ситуации длительность ношения фиксирующего устройства и начало тренировок определяется только врачом Центра спортивной травматологии и восстановительной медицины.
Артроз плечевого сустава: степени
Различают три степени артроза плечевого сустава:
- Артроз плечевого сустава 1 степени. Дегенеративные изменения проявляются в незначительной мере. Боль возникает в основном под нагрузкой, при длительных однообразных движениях плечом. Как правило, на данном этапе пациенты не обращаются за лечением, считая возникающий дискомфорт следствием работы, перенапряжения. При диагностике существенных изменений тканей не наблюдается. Изменения, как правило, сводятся к снижению эластичности хрящевых структур.
- Артроз плечевого сустава 2 степени. При диагностике изменения тканей более выражены, отмечается воспаление синовиальной оболочки, щелчки и хруст в плечевом суставе, ограничение подвижности сустава, потеря эластичности и истончение хрящевых структур. Боль и в плечевом суставе заставляют пациента обращаться к врачу за лечением.
- Артроз плечевого сустава 3 степени. Ярко выражены внешние проявления — деформация плечевого сустава и его тугоподвижность. Артроз плечевого сустава 3 степени встречается редко и является следствием несвоевременного обращения за врачебной помощью. В качестве лечения на данном этапе чаще всего применяются хирургические методы.
Особенности лечения ушиба плеча
Лечение травмы направлено на восстановление кровообращения, лимфотока, а также рассасывание гематомы. Обычно для этого назначают физиотерапию. Чтобы снизить риск образования фиброзных спаек, нужно постепенно разрабатывать поврежденную руку.41
Для купирования боли, снижения риска развития воспаления тканей назначают нестероидные противовоспалительные препараты. Обычно в посттравматическом периоде применяются топические формы, которые вызывают меньше побочных эффектов, чем пероральные. Используемые препараты должны обладать высокой эффективностью в отношении воспаления, боли
Важно, чтобы мазь или гель, используемый для местного лечения ушиба, имел анальгетическое действие.42,57
Тренировки после травмы плеча
Возобновлять тренировки при травмы плеча можно только после того, как в плечевом суставе восстановится исходный объём движений и полностью пройдут болевые ощущения. На первых порах, под запретом для выполнения на тренировках такие движения, как:
- отжимания на брусьях;
- упражнения на кольцах;
- тяжелоатлетические движения, с руками, выпрямленными над головой (рывок, толчок, оверхэд, швунг).
Выполнять можно односуставные движения. Например, приведенные ниже упражнения при травме плеча будут весьма полезны для разрабатывания подвижности сустава:
- махи через стороны, перед собой, в наклоне;
- шраги;
- жимы для грудных мышц, предпочтительней – в тренажере Смитта;
- тяги для спины в тренажерах типа “верхняя и нижняя блочная тяга”.
В перечисленных упражнениях начинать следует с маленьких весов, работая в полной амплитуде, но стараясь при этом не приводить плечевой сустав в дискомфортное положение. Любой дискомфорт в плечевом суставе – повод убрать упражнение на какой-то период времени из своего арсенала.
Изначально, работать во всех упражнениях следует не более, чем на 15 повторений, максимально медленно, вызывая чувство жжения в работающих мышцах. Таким образом, мы способствуем повышению выработки эндогенного гормона роста и ускорению заживления и укреплению сухожильно-связочного аппарата.
Каждые 2 недели постепенно нужно увеличивать нагрузку. В таком режиме заниматься рекомендуется не менее 3 месяцев. Дальнейшие действия – вопрос строго индивидуальный.
Главный мотив данной статьи – призвать всех спортсменов к проведению тщательной разминки перед основной тренировкий, грамотному планированию тренировочного процесса. Поставленная профессионалом техника и хорошее восстановление уберегут ваши суставы от травм, ведь предупредить травму всегда проще, чем её лечить!
Будьте здоровы!
Автор Людмила Жаворонкова
Медицинский эксперт проекта. 30 лет стажа в практической медицине. с 2006 по 2016 – руководитель службы экспертизы качества медицинской помощи и защиты прав и защиты прав застрахованных в СоГАЗ-мед. с 2018 года научный консультант и медицинский эксперт проекта Cross.Expert.


















![Лечение тендинита плечевого сустава [симптомы и диагностика]](https://fizkultura-fgos.ru/wp-content/uploads/7/b/9/7b928296f8aa716a325aa0e09a9ba909.jpeg)


















