Депрессия и исход хирургии позвоночника
Исследования ясно показали, что нефизические воздействия, такие как депрессия, тревожность, образ мышления и характер личности могут повлиять на результат операции на позвоночнике. К сожалению, похоже, что во многих случаях, наличие депрессии не может сулить ничего хорошего для исхода операции на позвоночнике.
Например, как описано в одном исследовании (2003), пациенты которым проводилось оперативное лечение позвоночника и имевшие депрессию до операции, как правило, имели признаки клинической депрессии и после операции. Кроме того, наличие депрессии снижало результативность операции и оказывала негативное влияние на выздоровление . Конкретные симптомы, которые могут препятствовать хорошей послеоперационной реабилитации включают в себя такие вещи, как низкий уровень мотивации, нарушение сна, медленнее время заживления, трудности с физической реабилитацией и неспособность воспринимать улучшения.
Поэтому, если у пациента, которому требуется хирургия позвоночника, есть признаки глубокой депрессии, то необходимо в дооперационном периоде провести курс лечения депрессии, что позволит значительно улучшить исход операции.
Причины болей в спине
Возникновение болей в спине связано с образом жизни человека и его психологическим состоянием. Сильные потрясения, стрессовые факторы или депрессия могут привести к появлению или усилению болезненных ощущений, они провоцируют развитие заболеваний.
Главный враг позвоночника – депрессия. Люди, которые страдают этим психическим расстройством, часто сталкиваются с проблемой: ни один из доступных способов снятия боли им не помогает.
Они мучаются от болей длительное время. Взаимосвязь психического и физического состояния человека подтверждается результатами проведенных нами опросов, диаграммы которых Вы можете посмотреть в форуме сайта, по этому адресу http://spinet.ru/conference/topic13914.html
Сопоставление результатов опросов
Независимо от поставленного диагноза большинство респондентов оценивают свое психическое состояние как «умеренное напряжение, когда как».
Так на вопрос о психическом состоянии ответили 38% людей с остеохондрозом, 35% – с остеохондрозом и сколиозом, 33,3% – с радикулитом, 50% – со сколиозом.
Этот вариант ответа следует понимать в том ключе, что человек не может пожаловаться на выраженные психологические проблемы, но и оценить свое состояние как «все хорошо» он тоже не может.
Частые стрессы, неуверенность в себе и депрессия – постоянные спутники людей, страдающих заболеваниями позвоночника. Неуверенность в себе испытывают 15,3% больных остеохондрозом, 15% тех, кому поставлены диагнозы «остеохондроз» и «сколиоз», и 33,3% людей, не понаслышке знакомых с радикулитом.
Частые стрессы преследует 20,4% пациентов с остеохондрозом, 16,7% – со сколиозом, 17,5% – с обоими диагнозами сразу.
Однако хуже всего на здоровье отражается депрессия. На нее пожаловались 16,1% респондентов, страдающих остеохондрозом, и 22,5% тех, кто жалуется одновременно на остеохондроз и сколиоз.
И все же одних только результатов опросов недостаточно, чтобы утверждать о наличии четкой взаимосвязи между болезнью и психическим состоянием. Тем более что и первое, и второе часто является следствием определенного образа жизни.
Сравнив результаты разных опросов, можно заметить, что депрессией чаще всего страдают люди, ведущие сидячий образ жизни, и те, кто может сказать о себе, что много стоит и ходит: 19,4% и 22,7% респондентов соответственно.
Меньше всего жалуются на депрессию те, кто постоянно имеют дело с большими физическими нагрузками: только один человек из этой категории опрошенных отметил у себя депрессивное состояние.
На частые стрессы также сетуют преимущественно респонденты, ведущие сидячий образ жизни, или те, кто много стоит и ходит: 24,5% и 22,7%. Люди, которые стараются придерживаться небольших физических нагрузок, жалуются на стрессы только в 18,8% случаев, а более активные респонденты – и того реже.
Но чем опасны стресс и депрессия? Действительно ли они способны повлиять на здоровье позвоночника?
Профилактика
В большинстве случаев психосоматические заболевания берут начало из раннего детства. Часто родители игнорируют жалобы ребенка на головную боль, повышенную утомляемость, плохой сон. Все это приводит в серьезным проблемам во взрослом возрасте.
Внимание! Особое внимание следует уделять подросткам. Случаи девиантного поведения требуют корректировки. Дети должны заниматься спортом, посещать кружки, общаться в детских коллективах
Дети должны заниматься спортом, посещать кружки, общаться в детских коллективах
Важно поднимать самооценку ребенка, хвалить за успехи, поддерживать в трудную минуту. . Во взрослом возрасте профилактика психосоматических болей в позвоночнике заключается в правильном построении режима дня. Важен полноценный сон, отдых, периодическая смена обстановки
Важен полноценный сон, отдых, периодическая смена обстановки
Во взрослом возрасте профилактика психосоматических болей в позвоночнике заключается в правильном построении режима дня. Важен полноценный сон, отдых, периодическая смена обстановки.
Если человек научится противостоять стрессу, выстраивать личностные отношения, переживать негативные эмоции, а не подавлять их, он никогда не столкнется с проблемой психосоматических болезней.
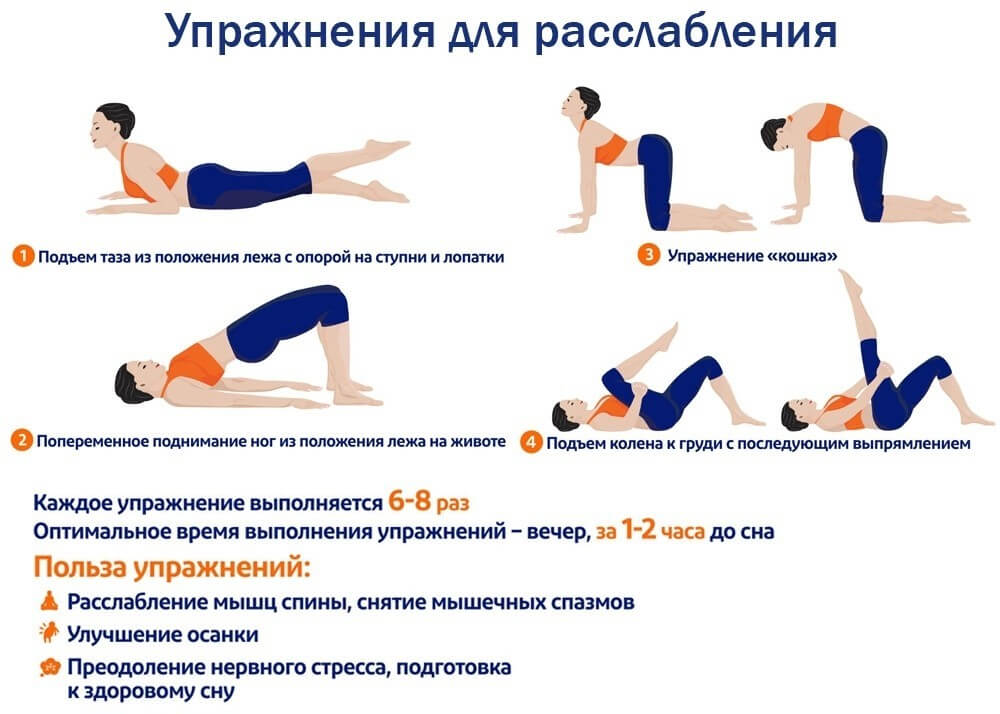
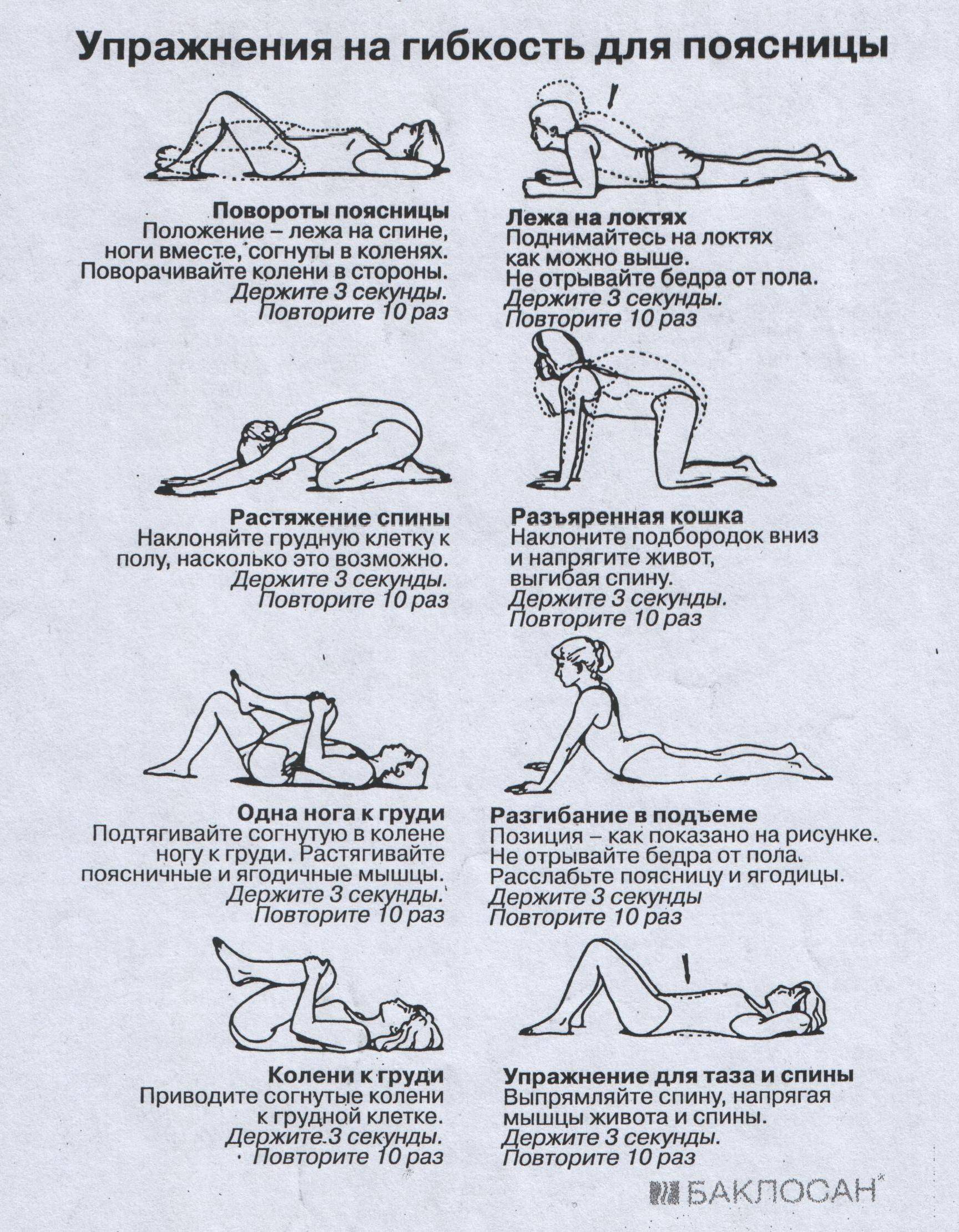
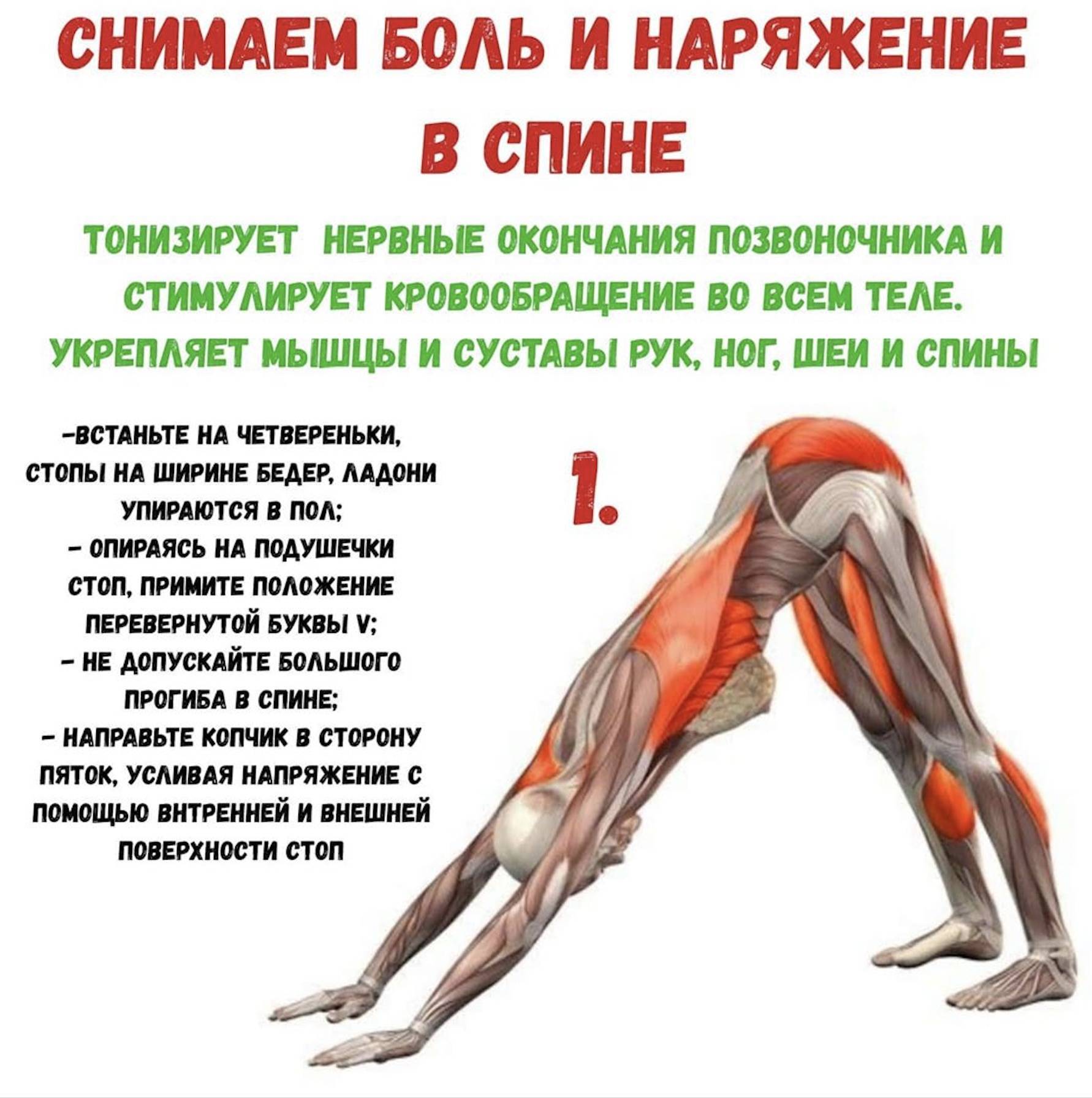
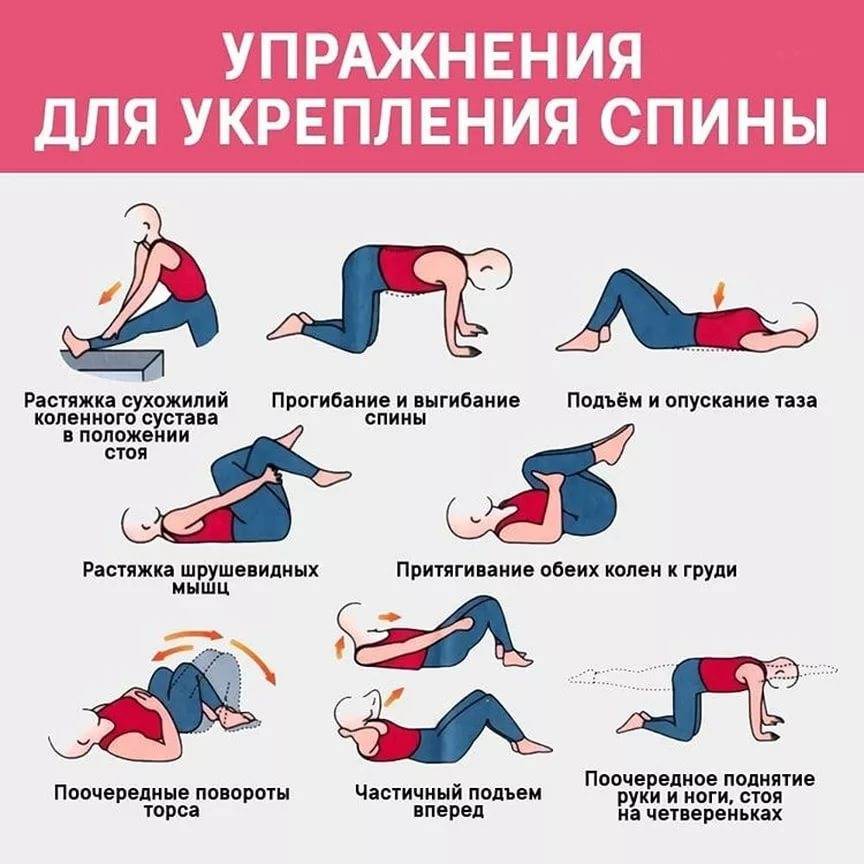
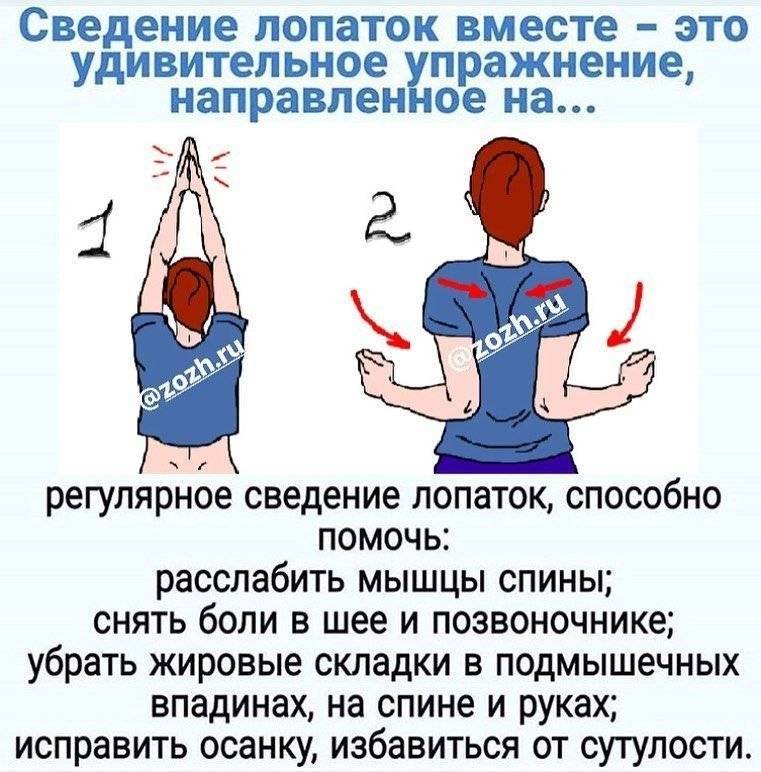
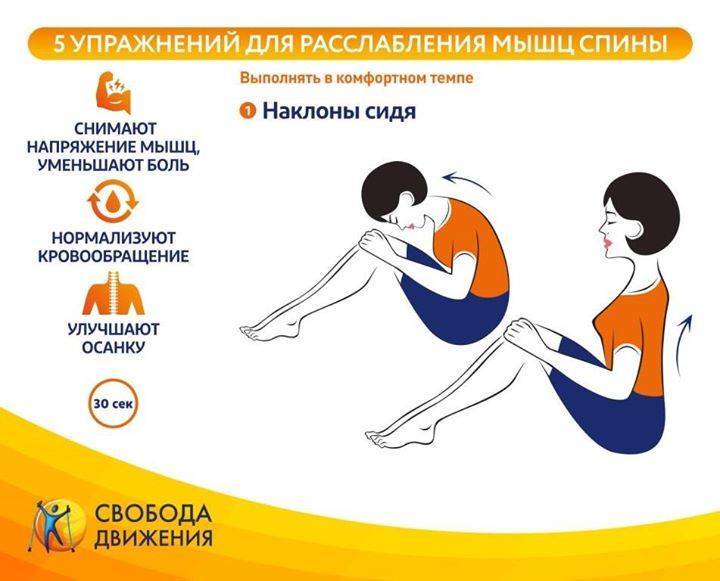
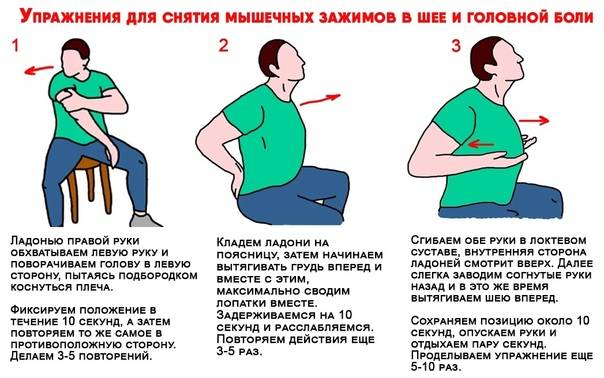
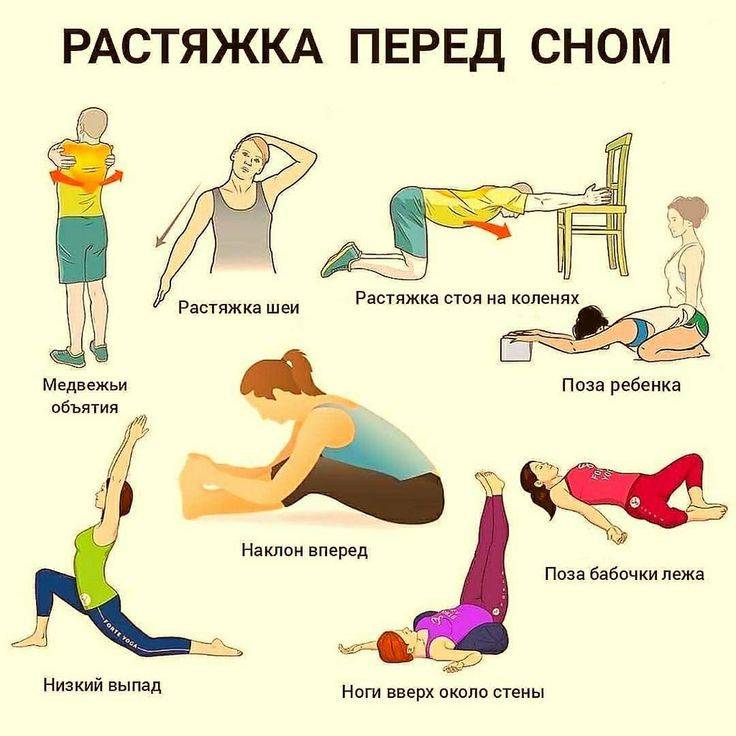
Комплекс упражнений
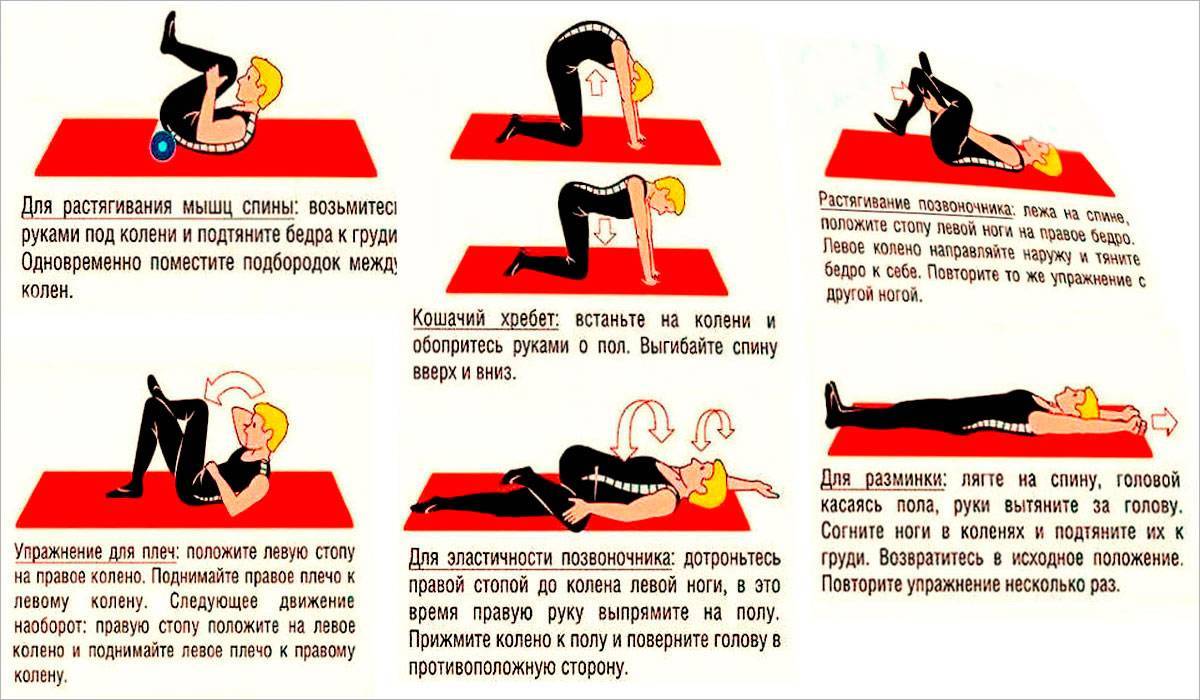
Главное правило эффективны упражнений — регулярность. Расслабляющая гимнастика должна быть выполнена верно. Для этого стоит предварительно изучить технику упражнений.
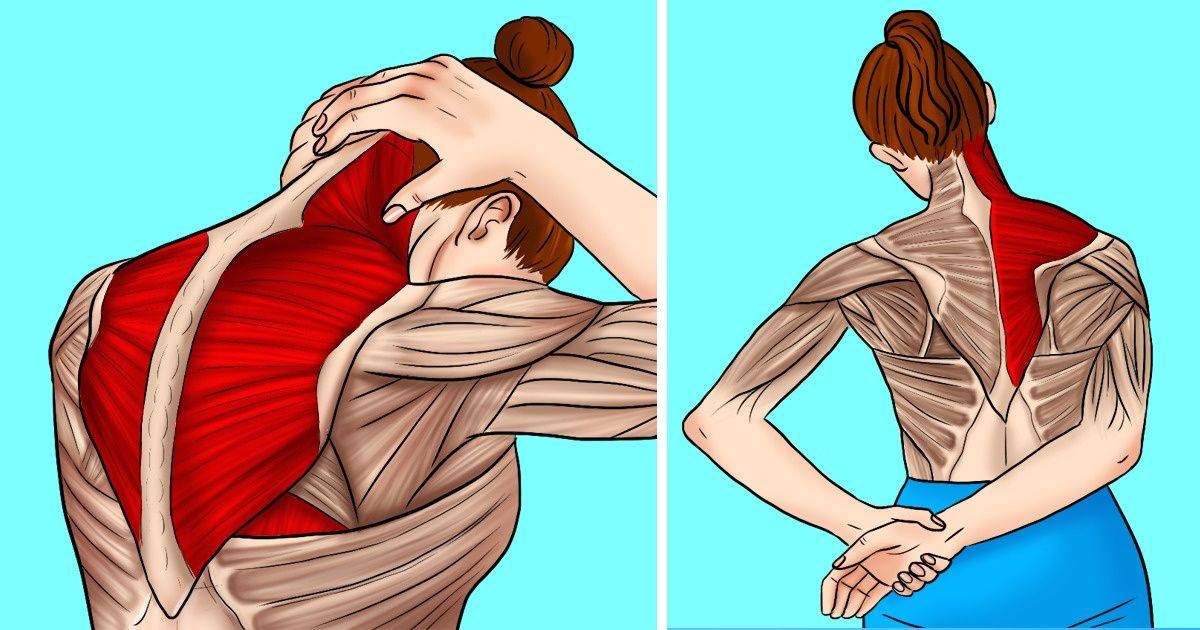
Первые упражнения должны быть выполнены на шейный отдел. Хорошим комплексом будет следующий. Лежа на спине, ноги вытянуты вдоль пола. Поворот головы в стороны, максимально прижав поясницу к полу.
Второе упражнение — поворот ног и головы лежа на спине в разные стороны. Далее, лежа на животе, поднимать корпус, не опираясь руками в пол. Далее поочередно поднимать корпус и прямые ноги вверх, как можно выше. После чего следует задержаться наверху и повторить упражнение еще несколько раз.
Почему развивается
Впервые понятие неврастении ввел американский врач Георг Бирд в 1869 году. Затем случаи заболевания были выявлены в Германии и Франции. В России о расстройстве узнали в 1899 году. В то время оно описывалось как состояние периодической усталости в юношеском возрасте. Постепенно признаки неврастении ограничили более узкими рамками.
Главной причиной расстройства становится стресс и переутомление. Стресс может быть:
- одномоментным, но высокой интенсивности – смерть близкого человека, потеря работы, развод.
- систематическим, но меньшей интенсивности, например, уход за тяжелым больным, психологический прессинг со стороны начальника и другие повторяющиеся конфликты, неспособность найти выход из сложившейся ситуации.
Особая роль отводится переутомлению, как физическому, так и умственному, а также дефициту сна и эмоциональному напряжению.
Важным звеном является способ мышления человека, манера поведения и сложившаяся система ценностей, поскольку нередко нервное напряжение, переживания возникают на фоне идущих вразрез потребностей и возможностей больного с реалиями действительности. Однако в данной ситуации стоит учитывать уровень адаптивности к изменяющимся условиям, ведь каждый человек реагирует на одно и то же обстоятельство по-разному: кто-то справляется легко, практически без усилий, другой испытывает большие сложности и напряжение.
Таким образом, причиной неврастении становятся состояния, приводящие к дисгармонии нервной системы, нарушающие баланс между процессами возбуждения и торможения, вызывающие ее истощение.
Ведущая роль принадлежит профессиональному стрессу, сформированному тремя факторами: большой объем важной информации, обязательный к усвоению, нехватка времени, высокие амбиции. Подобная ситуация характерна для людей, занимающих руководящие должности, требующие высокой ответственности, или трудовая деятельность которых проходит в условиях конкуренции. Такой вид неврастении известен под различными названиями: информационный, экспериментальный невроз; синдром менеджера, белых воротничков
Такой вид неврастении известен под различными названиями: информационный, экспериментальный невроз; синдром менеджера, белых воротничков.
Помимо основных причин, существуют и предрасполагающие факторы:
- инфекции;
- тяжелые, истощающие хронические заболевания;
- интоксикации;
- эндокринные заболевания;
- нарушение распорядка дня – недостаточный отдых;
- недоедание, авитаминоз;
- вредные привычки– алкоголь, курение, наркотики;
- черепно-мозговая травма;
- заболевания головного мозга – опухоли, нейроинфекции;
- внутричерепная гипертензия.
Астеническому неврозу нередко подвергаются люди с астенической конституцией (худощавость, тонкие удлиненные конечности, узкие плечи и грудная клетка). Они характеризуются быстрой утомляемостью и неспособностью переносить длительные интенсивные нагрузки, сниженным психическим тонусом и физической слабостью.
Профилактика психогенной боли в спине
Психогенная боль в спине может возникнуть из-за психологических причин, таких как стресс, тревожность или депрессия. Главная мера профилактики — это научиться управлять своими эмоциями и стрессом.
Упражнения на растяжку и укрепление мышц спины могут также помочь в профилактике психогенной боли. Регулярные занятия йогой, пилатесом или физическими упражнениями могут улучшить гибкость и силу спины, что снизит вероятность возникновения боли.
Важно следить за своими позами и движениями в повседневной жизни. Правильная осанка — это ключевой аспект профилактики психогенной боли в спине
Важно соблюдать правильную позу при сидении за компьютером, чтении книги или долгом стоянии.
Наконец, следует обращать внимание на степень поддержки мебели, на которой вы сидите и спите. Мягкие матрасы и стулья могут вызывать напряжение и дискомфорт в спине, что может привести к боли
Эргономичная мебель может помочь в профилактике психогенной боли в спине.
Как решить проблему?
Необходимо отметить, что лечение должно проводиться с учетом фактора, спровоцировавшего появление проблемы с позвоночником. Обнаружив источник заболевания, необходимо принять меры для его лечения.
Вид терапии зависит от каждого конкретного случая.
- Она может включать в себя использование антибиотиков, противовоспалительных средств, хирургическое вмешательство и другие виды лечения.
- Как правило, после лечения человек вынужден пройти реабилитацию для восстановления функций пострадавших мышц и суставов.
Необходимо иметь в виду, что лечение не принесет никакого результата, если вы не устраните источник стресса, который является причиной заболевания.
Практикуйте полезные привычки, защищающие позвоночник. Заботьтесь об этой части тела для того, чтобы не допускать травм и других проблем, требующих более серьезного внимания.

Как сохранить позвоночник здоровым: несколько простых советов
Каждый понимает, что позвоночный столб является нашей опорой и поддерживает наш организм. Что же следует делать, чтобы сохранить здоровье позвоночника? Читать дальше »
Как бороться со стрессом для уменьшения болей в спине
1. Методы релаксации
Одним из способов борьбы со стрессом являются методы релаксации, которые могут помочь уменьшить напряжение в мышцах и устранить боли в спине. Для этого можно попробовать медитацию, йогу, глубокое дыхание или просто научиться расслабляться и контролировать свои эмоции.
2. Активный образ жизни

Активный образ жизни также может помочь бороться со стрессом и уменьшить боли в спине. Регулярные физические упражнения, такие как бег, плавание или ходьба на свежем воздухе, способствуют выработке эндорфинов — гормонов счастья, которые могут снизить уровень стресса и улучшить настроение.
3. Правильное питание

Правильное питание также может помочь бороться со стрессом. Организму необходимы достаточные количества витаминов и минералов для правильного функционирования. Рекомендуется увеличить потребление продуктов, богатых витамином В, которые помогают регулировать уровень стресса в организме.
4. Общение
Общение с друзьями и близкими также помогает бороться со стрессом. Разговоры с людьми, которые поддерживают и понимают вас, способствуют уменьшению накопленного напряжения. Кроме того, общение может помочь отвлечься от проблем и сфокусироваться на позитивных эмоциях.
5. Планирование времени
Правильное планирование времени также может помочь бороться со стрессом. Стоит определить приоритеты и делать все по порядку, не забывая делать перерывы и отдыхать в течение дня. Уменьшение нагрузки на организм может помочь снизить уровень стресса и уменьшить боли в спине.
Стресс и лишний вес. Почему при стрессе одни худеют, а другие поправляются, и к чему это приводит
Людей, попавших в стрессовую ситуацию, можно разделить на две категории. Одни в эмоционально тяжелых условиях худеют, а другие поправляются.
Секрет кроется во взаимодействии двух гормонов:
- Кортизола – разрушителя энергетических запасов. Это вещество разлагает жир, превращая его в энергию.
- Инсулина – собирателя, отправляющего глюкозу в жировые запасы.
С их помощью организм за тысячелетия эволюции научился экономно тратить жир, чтобы не погибнуть при недостатке пищи.
Во время стресса гормон кортизол мобилизует организм, повышая уровень глюкозы в крови. Но тут в дело вступает инсулин, который начинает снижать концентрацию сахара и возвращать его обратно в состояние запасов
При хроническом стрессе такая циркуляция переходит в своеобразный порочный круг, в котором важно, какого гормона вырабатывается больше
При хорошей работе надпочечников и слабой поджелудочной вырабатывается много кортизола и мало инсулина – возникает резкое похудение. Если кортизола вырабатывается мало, а инсулина много, вес начинает набираться.
В дальнейшем усиленная выработка гормонов надпочечниками истощает функцию этих органов. Происходит резкое снижение концентрации гормональных веществ. Пациенты жалуются на упадок сил, снижение работоспособности, головокружение, скачки давления.
В этой ситуации многие начинают неумеренно употреблять кофе, крепкий чай и энергетики, пытаясь подбодрить сердечно-сосудистую систему, «подсевшую» на большие дозы гормонов.
В тяжелых случаях развивается болезнь Аддисона, или гипокортицизм, при котором надпочечники больше не могут вырабатывать достаточное количество гормонов. Кожа больных приобретает бронзовый оттенок, за что болезнь назвали бронзовой.
Наблюдаются усталость, депрессия, нарушение менструальной функции, судороги, обезвоживание организма, плохая работа пищеварительного тракта, перебои в работе сердца. Больным приходится назначать высокие дозы гормонов.
В результате негативных изменений в организме наступает гормональный сбой, приводящий к депрессии. Многие ищут выход из нее в употреблении сладкого, мучного и спиртных напитков. Человек пытается таким образом поднять себе настроение. Пристрастие к углеводам и переедание на фоне повышенной выработки инсулина приводит к ожирению.
Препараты для лечения синдрома РК с запорами
Лекарственные средства для лечения СРК с запорами – это слабительные средства трех групп: осмотические, стимулирующие моторику, увеличивающие объем и размягчающие каловые массы.
- Осмотические средства. Из осмотических слабительных чаще всего назначается высокомолекулярный полиэтиленгликоль 4000 (макрогол, торговое наименование – Форлакс) и дисахарид лактулоза (Дюфалак, Нормазе). При их приеме замедляется всасывание воды и происходит увеличение объема содержимого кишечника с последующим раздражением рецепторов, что вызывает дефекацию. Привыкания не вызывают, не всасываются и не метаболизируются.
- Стимулирующие моторику средства. Бисакодил (Дульколакс) и пикосульфат натрия (Регулакс) относятся к эффективным средствам, стимулирующим моторику, но более 10 дней не применяются и назначаются, когда другие средства оказались неэффективными.
- Средства, изменяющие консистенцию кала. Семена псиллиума (Metamucil) и подорожника блошного со сливой (Фитомуцил) относятся к группе слабительных, увеличивающих объем кишечного содержимого. Могут помочь снять запор и поддерживать регулярные движения кишечника. Кроме того, они снижают уровень холестерина и нормализуют липидный состав крови, не раздражают кишечник, не вызывают привыкания.
Два лекарственных препарата, специально используемые для лечения СРК, – слабительные лубипростон (Amitiza) и линаклотид (Linzess) – в России недоступны.
Виды стресса
Предстрессовое состояние – тревога, нервное напряжение, возникающее в ситуации, когда на человека действуют стрессовые факторы. В этот период он может принять меры для предотвращения стресса.
Эустресс – полезный стресс. Это может быть стресс, вызванный сильными положительными эмоциями. Также эустресс – умеренный стресс, который мобилизует резервы, заставляя эффективнее бороться с проблемой. Этот вид стресса включает в себя все реакции организма, которые обеспечивают срочную адаптацию человека к новым условиям. Он дает возможность избежать неприятной ситуации, бороться или приспособиться. Таким образом, эустресс – это механизм, обеспечивающий выживание человека.
Дистресс – вредный деструктивный стресс, с которым организм справиться не в состоянии. Этот вид стресса вызывается сильными негативными эмоциями, или физическими факторами (травмы, болезни, переутомление), которые воздействуют долгое время. Дистресс подрывает силы, мешая человеку не только эффективно решить проблему, которая вызвала стресс, но и жить полноценно.
Эмоциональный стресс – эмоции, сопровождающие стресс: тревога, страх, гнев, печаль. Чаще всего именно они, а не сама ситуация вызывают негативные изменения в организме.
По длительности воздействия стрессы принято делить на два вида:
Острый стресс – стрессовая ситуация продолжалась короткий промежуток времени. Большинство людей быстро приходят в норму, после короткой эмоциональной встряски. Однако если потрясение было сильным, то возможны нарушения функционирования НС, такие как энурез, заикание, тики.
Хронический стресс – стрессовые факторы воздействуют на человека длительное время. Такая ситуация менее благоприятна и опасна развитием заболеваний сердечно-сосудистой системы и обострением имеющихся хронических болезней.
Бессоница или инсомния
Бессонница или инсомния – субьективный симптом, характеризующий неудовлетворенность сном, отсутствием бодрости после сна. Если эта неудовлетворенность сном происходит в течении одной недели – это эпизодическая инсомния, до 3 недель – кратковременная, более 3 недель – хроническая инсомния. У лабораторных мышей без сна через три дня наступает изменение сознания, через неделю коматозное состояние и смерть. Человек также не может жить без сна, как и без еды, питья, воздуха. Поэтому люди, которые говорят, что они совсем не спят – ошибаются. Они спят, но сон их прерывист, краток, неполноценен и нет чувства высыпания и бодрости после него.
– А какие виды нарушений сна существуют?
– Более 54 различных заболеваний нервной системы, психики и внутренних болезней проявляются нарушением сна.
Виды болезни
Недуг бывает совершенно разным. Он зависит от конкретных обстоятельств и факторов.
 Спазмы бывают самыми разными
Спазмы бывают самыми разными
В целом, можно утверждать, что существуют два вида такой болезни.
- Тонический. Как правило, он появляется в процессе напряжения спинных мышц из-за неправильной позы при работе за столом. Такой вид болезни встречается у работников в офисах, а также у школьников. При обострении неприятных ощущений человек легко сможет выделить источник боли, указывая на конкретное место. При тоническом спазме человек чувствует, что мышцы становятся тверже и напряженнее. Кроме того, когда он нажимает на них, боль проявляется ощутимо сильнее.
- Клонический. Является следствием постоянных изменений тонуса мышц. При этом виде патологии характерны частые и непроизвольные подергивания.
Стоит отметить возможность одновременного развития обоих видов. Если такое обнаруживается, тогда можно с легкостью говорить о тонико-клонических судорогах.
История «стрессовых болей в спине»
Доктор Джон Сарно, MD, профессор отделения физической медицины и реабилитации в Нью-Йоркском университете, недавно популяризировал идею «стрессовых болей в спине», которые он называет “Синдром напряжения мышц” (СНМ), хотя такое понятие было сформулировано еще в 1820-м году.
В книге Д-р Эдварда Шортера «От паралича до усталости» подробно описывается история психосоматических заболеваний. И еще в 1820-х году был выставлен такой диагноз как «раздраженный позвоночник» и это, по существу, эквивалентно современной идее стрессовых болей в спине. Диагноз «раздраженный позвоночник» был довольно популярен и распространился в то время по всему миру.
Мы в ВКОНТАКТЕ! Подписывайтесь!
Интересно, что доктор Шортер высказал мнение, что многие врачи и пациенты той эпохи начали твердо верить в этот диагноз, хотя не было никакой очевидной патологии. Доктор Шортер отметил, что врачи закладывали этот диагноз в голову пациента, увеличивая опасения, что существует серьезное заболевание, и рекомендовали пациентам постельный режим.
Диагноз «раздражение позвоночника» оставался довольно распространенным до начала 1900-х годов. Доктор Шортер считает, что диагноз служил “потребности сохранять конкурентоспособность с другими медицинскими клиниками по “медикализации” пациентов с наличием определенных субъективных жалоб
Он также служил потребностям пациентов, предоставляя возможность “сохранить лицо” и иметь медицинский диагноз, вместо того, чтобы обратить внимание на возможные психологические и эмоциональные факторы, поскольку большинство пациентов не хотело признавать наличие психологических проблем
История диагностики «раздражения позвоночника» полезна для понимания текущих медицинских подходов к боли в спине
Даже в настоящее время некоторые врачи обращают внимание, в первую очередь, на структурные “объяснения” при болях в спине, и убеждают своего пациента, что “диагностические находки ” являются причиной боли, тем самым поселяя страх в пациента, а затем советуют “оправданное” лечение. Однако если истинной причиной боли в спине является стресс, то активное лечение с помощью физических методов может быть не эффективно и вызвать у пациента еще больший стресс
И если вернуться к концептуализации д-ра Джона Сарно «болей, связанных со стрессом», то можно увидеть сходство с понятием “раздражение позвоночника “. Наиболее важным отличием является то, что доктор Сарно в плане лечения размещает первичные причинные факторы (психологические и эмоциональные) на первый план; в то время как некоторые врачи продолжают использовать только «физические» методы лечения.
В частности, теория доктора Сарно придерживается мнения, что в большинстве случаев боли в спине, которые лечатся медицинским сообществом с использованием “органических” подходов, фактически связаны со стрессом
Важно отметить, что эта теория и подходы к лечению неоднозначно принимаются в медицинском и психологическом сообществе, и пока не имеют четких подтверждений, полученных с помощью научных исследований
Почему депрессия (почти по всем пунктам) совпадает с хронической болью?
Похожесть в симптоматике хронической боли и депрессии объясняется очень просто – мозг вырабатывает химическое вещество (нейротрансмиттер), которое проходит по нервным клеткам. А у этих заболеваний нервные клетки общие.
Хроническая боль оказывает очень сильное влияние на жизненные процессы человека. Люди, страдающие хронической болью, очень многое теряют в своей жизни: они не могут нормально спать, им приходится менять работу, отношения в семье часто портятся, сексуальная активность уже не та, что была раньше, изменяется и социальная жизнь. Такие изменения и потери не могут пройти для человека бесследно: некоторые больные находят в себе силы, чтобы с этим бороться, но многие просто уходят в депрессию.
Если провести сравнение между пациентами с хронической болью и депрессией и теми, у кого только болевой синдром без депрессивного состояния, то можно заметить следующее: первая группа людей страдает наиболее сильными болями, они не могут управлять своей жизнью, и часто пытаются бороться с болезнью нездоровыми способами.
Так как хроническая боль и депрессия имеют тесную взаимосвязь, то и лечение к ним применяют комплексное. Существуют даже лекарства, которые одновременно лечат и болевой синдром, и депрессию.
Можно ли делать мануальную терапию при защемлении седалищного нерва?
Мануальную терапию проводят после купирования острого болевого приступа и успешного лечения. Запрещено проводить сеансы, если у пациента интенсивные боли и имеются другие противопоказания: онкологические опухоли, декомпенсированные стадии болезней внутренних органов, травмы кожи, лихорадка, обострение любых патологий.
Мануальную терапию планируют на период восстановления после лечения острого приступа или в период ремиссии. Можно комбинировать методику с ЛФК, физиопроцедурами (УВЧ, грязевые ванны).
Основным симптомом ишиаса является боль — она может быть простреливающей, односторонней или двусторонней, парализующей или терпимой. Как правило, болезненные ощущения появляются сначала в области поясницы, а затем опускаются ниже, вплоть до кончиков пальцев ног.
Железный Сергей Николаевич
Мануальный терапевт
Приволжский исследовательский медицинский университет
Стаж 25 лет
Боль (ишиалгия) при невропатии седалищного нерва располагается по ходу пораженного нервного ствола. Она может локализоваться в области ягодиц, переходить к голени и стопе. Часто боль жгучая и простреливающая, напоминающая удар тока. Многие пациенты при приступе ишиалгии дополнительно отмечают появление онемения и потери чувствительности в области задней поверхности голени и стопы. Конечности нередко становятся холодными из-за нарушения питания и кровообращения.
Для обострения ишиаса характерно снижение мышечной силы полусухожильной и двуглавой мышц. Во время болевого приступа и после него затруднено сгибание в колене. Больной вынужден держать коленный сустав в разогнутом состоянии и ходить с выпрямленной ногой, так как невозможно делать никакие сгибательная движения.
При осмотре невролог отмечает отсутствие вибрационной чувствительности в области лодыжки. При надавливании на место выхода нерва в области крестцово-ягодичной точки появляется выраженная боль. Для защемления седалищного нерва характерен положительный симптом Бонне: у пациента, который лежит на спине при отведении ноги, согнутой в колене и тазобедренном суставе, появляется острая стреляющая боль. Усиление болевого синдрома характерно и при попытке выпрямить ногу во время горизонтального положения, когда пациент лежит на спине.
Ишиас протекает с систематическими приступами. Обострение может возникать после переохлаждения, физического перенапряжения, подъема тяжестей, развития инфекционного процесса. Риск появления очередного рецидива выше с наступлением холодного времени года. Суставы нередко реагируют воспалением на снижение температуры воздуха.
Лечение ишиаса может быть эффективным лишь в случае устранения основного заболевания. Купирование боли позволит лишь снять признаки болезни, но врачебные мероприятия должны быть комплексными, включающими медикаментозную терапию (обезболивающие, нестероидные противовоспалительные средства), сеансы массажа, физиотерапевтические процедуры (электрофорез, магнитотерапия), лечебную гимнастику.
Хороший обезболивающий и оздоравливающий эффект дает мануальная терапия. Пациентам с регулярными обострениями ишиаса рекомендован отдых в санаториях, на побережье Черного моря. Благоприятный климат, лечебный морской воздух способствуют восстановлению хрящевой ткани, уменьшению боли и улучшению состояния больного. При неэффективности консервативного лечения показано проведение операции. Чем раньше вы обратитесь за медицинской помощью, тем выше шансы на полное выздоровление без хирургического вмешательства и травмирующих процедур.
Железный Сергей Николаевич
Мануальный терапевт
Приволжский исследовательский медицинский университет
Стаж 25 лет
Лекарственные препараты для лечения психогенной боли в спине

Психогенная боль в спине может стать довольно серьезной проблемой для человека, отрицательно влияя на его общее состояние здоровья. Для лечения этой болезни разработано множество лекарственных препаратов, каждый из которых обладает своими особенностями.
Анальгетики и немезия
Анальгетики и немезия могут помочь справиться с болевым синдромом, вызванным психическими факторами. Эти препараты уменьшают боль и улучшают психологическое состояние пациента. Некоторые из них могут вызывать привыкание, поэтому их необходимо принимать только по назначению врача.
Противоангинальные средства
Противоангинальные средства помогают управлять болевым синдромом, вызванным стрессом и тревогой. Эти препараты помогают уменьшать уровень боли, улучшая настроение и качество жизни пациента. Однако, они могут вызывать нежелательные побочные эффекты, такие как тошнота, головокружение и увеличение частоты сердечных сокращений, поэтому применение противоангинальных средств должно быть назначено врачом и контролироваться им.
Противодепрессанты

Противодепрессанты помогают управлять психическими факторами, которые могут приводить к психогенному болевому синдрому в спине. Эти препараты помогают уменьшить восприятие боли, а также улучшить настроение и качество жизни. Противодепрессанты могут вызывать побочные эффекты, такие как сухость во рту, изменение аппетита и нарушение сна, поэтому их применение должно быть назначено врачом и контролироваться им.
Как стресс вызывает боль в спине?
Есть множество теорий о причинах болей в спине связанных со стрессом
Важно отметить, что первостепенным принципом всех этих теорий является то, что психологические и эмоциональные факторы вызывают определенные физические изменения ,и в результате появляются боли в спине
В большинстве теорий стрессовых болей в спине, циклическая боль по мере продолжения усугубляется, что приводит пациента к беспокойству и проблемам с выполнением повседневной деятельности.
Циклическая боль характеризуется:
- Пациент становится излишне ограниченным при выполнении многих функций повседневной жизни
- Это уменьшение деятельности обусловлено страхом пациента перед болью или травмой
- Этот страх может усугубляться из-за рекомендаций врача (близких) успокоиться в связи с наличием диагностированных небольших структурных изменений (которые на самом деле могут не иметь ничего общего с болями в спине)
- Ограничения в движении и активности приводят к нарушению физического состояния и ослаблению мышц, что в свою очередь приводит к усилению болей в спине
Конечно, такой цикл приводит к усилению боли, увеличению страха, и еще большей физической дезадаптации, наряду с другими реакциями, такими как социальная изоляция, депрессия и тревога.
Хирургическое вмешательство при психогенной боли в спине

Когда может потребоваться хирургическое вмешательство?

Психогенная боль в спине может возникнуть вследствие психических проблем, страхов, тревог и т.д. Она часто не связана с патологическими изменениями в структурах позвоночника и часто схожа с симптомами других заболеваний спины. В таких случаях, когда все методы консервативного лечения, включая медикаментозную терапию и физическую реабилитацию, не приводят к улучшению состояния пациента, врачи могут решить о необходимости хирургического вмешательства.
Как происходит операция?
Операция при психогенной боли в спине проводится при использовании таких методов, как радиочастотная аблация или денервация, которые напрямую влияют на нервные окончания, вызывающие боль. Операция может быть малоинвазивной и проводиться под местной анестезией. После процедуры, пациенты обычно чувствуют сильное облегчение и значительно улучшают свои физические возможности.
Каковы риски хирургического вмешательства?
При правильной подготовке и проведении операции, риски для пациента минимальны. Тем не менее, как и при любой хирургической процедуре, есть риск инфекции, кровотечения и других осложнений
Важно подготовиться к операции, обсудить с врачом все возможные риски и побочные эффекты и соблюдать все инструкции и рекомендации после процедуры, чтобы избежать осложнений
Как стресс вызывает боль в спине?
Есть множество теорий о причинах болей в спине связанных со стрессом
Важно отметить, что первостепенным принципом всех этих теорий является то, что психологические и эмоциональные факторы вызывают определенные физические изменения ,и в результате появляются боли в спине
В большинстве теорий стрессовых болей в спине, циклическая боль по мере продолжения усугубляется, что приводит пациента к беспокойству и проблемам с выполнением повседневной деятельности.
Циклическая боль характеризуется:
- Пациент становится излишне ограниченным при выполнении многих функций повседневной жизни
- Это уменьшение деятельности обусловлено страхом пациента перед болью или травмой
- Этот страх может усугубляться из-за рекомендаций врача (близких) успокоиться в связи с наличием диагностированных небольших структурных изменений (которые на самом деле могут не иметь ничего общего с болями в спине)
- Ограничения в движении и активности приводят к нарушению физического состояния и ослаблению мышц, что в свою очередь приводит к усилению болей в спине
Конечно, такой цикл приводит к усилению боли, увеличению страха, и еще большей физической дезадаптации, наряду с другими реакциями, такими как социальная изоляция, депрессия и тревога.